2020年过半,新冠肺炎疫情又起波澜。
这场百年一遇的传染病大流行,将以往不常谈论的公共卫生拉入社会聚光灯下。
历史上,公共卫生曾是传染病的头号克星,为人类征服传染病立下过汗马功劳。现在的公共卫生,从巨人变为矮子,成了现代医学三足鼎立中最短的那一足。不禁引人思考,公共卫生的短板究竟在哪里?疫情再来一次,我们该怎么办?
当下,以公共卫生为中轴的社会变革在即,这需要我们对其有一个全面、透彻的了解,才能“对症下药”。同时,如果我们只盯着传染病疫情,那么我们将失去重建医学全局观这个百年不遇的时机。
文丨唐金陵 广州市妇女儿童医疗中心临床研究总监、香港中文大学流行病学荣休教授
1
曾经的主角
医学自诞生起到20世纪中叶,传染病一直是医学应对的人类死亡的主要疾病,对抗传染病是医学千年不变的主旋律。

发生在164年至180年的古罗马的瘟疫,法国画家尼古拉斯·普桑的作品《阿什杜德的瘟疫》描绘了古罗马安东尼大帝执政时期这场恐怖瘟疫。
历史上,传染病大流行曾是比政治、经济、军事都要重要的事件:14世纪开始的欧洲鼠疫,欧洲死了三分之一的人口,动摇了基督教和封建制度的根基;1918年西班牙流感大流行造成约5000万人的死亡,致使一战停歇告终。传染病在历史上的巨大影响可见一斑。

1918年10月,西班牙流感大流行期间,美国马萨诸塞州布鲁克林搭建的帐篷急诊医院挤满病人。
1915年,跟结核病打了一辈子交道的爱德华·特鲁多与世长辞,墓志铭中有今天每个医生都熟知的一句话:偶尔可以治愈,经常只是缓解,永远应该安慰。不仅表达了医学的温度,也道出了医学的无奈。几千年来,人类应对传染病,在治疗上并没有什么有效的办法。
既然治疗没有办法,人们就把希望转向了预防。人类征服传染病的第一条线路是宏观认识和预防策略。
19世纪,产褥热在欧洲流行,原本正常的孕妇产后很快发热死亡,有些地方死亡率高达20%,成了女性死亡的重要原因。
伊格纳兹•塞麦尔维斯。
当时还没有细菌和病毒的概念,医学界普遍认为瘴气(即潮湿污浊的空气)是产褥热的病因。1846年,奥地利总医院年轻的塞麦尔维斯医生通过比较产房的产褥热死亡情况,认为很可能是医生把一种看不见的“致死因子”从尸体解剖室带到了产房,传给产妇导致她们发热死亡。因此,他建议医生接生前洗手,这项措施很快就把产褥热的死亡率降低了80%。塞麦尔维斯的发现,是人类正确认识和有效预防传染病的开端——疾病是可传染的、通过洗手可以阻断传播。
1854年,伦敦霍乱大流行,约翰·斯诺发现围绕伦敦宽街的一口水井附近的霍乱死亡人数特别多,因此认为霍乱可能是经水传播的,拿走取水的把手,宽街周围的霍乱很快就平息了。

约翰·斯诺。
到了这时,虽然医学还没有确立微生物和疾病的关系,却已经有了通过洗手和净化饮用水来控制传染病的措施,卫生作为一个学科开始发端。
20世纪初的卫生,不仅代表着当时医学领域的高新科技,也是医学实践的重要活动内容。在西方书籍记载中,从20世纪初到二战结束这一段时间内,公共卫生出现的频率和临床医学很接近,说明那时社会对卫生的重视程度。

抽水马桶的发明对人类健康贡献良多。图为2005年9月23日,世界厕所峰会在英国贝尔法斯特举行,来自美国、欧洲、澳大利亚以及亚洲国家的350余名代表参加。
1967年,英国医学社会学家托马斯·麦克基翁的研究发现,英国过去150年里结核死亡率一直在下降。在这期间,医学领域取得了三个重大科学突破——发现结核杆菌、链霉素和卡介苗,但是英国结核病死亡率持续下降的趋势,与这三项突破没有什么关系。那么,英国结核病死亡率持续下降背后的原因是什么?麦克基翁认为,是营养、卫生和社会组织能力的作用。
2007年《英国医学杂志》做过一个调查,评估生物医学领域过去160多年最重要的科学突破是什么。人们熟知的抗生素、疫苗、麻醉、DNA等都榜上有名,但名列第一位的却是卫生。
外科界有位牛人,就是首次成功在人身上完成心脏移植的克里斯蒂安·巴纳德。他在1996年一次世界外科大会上说,三种真正对人类健康有贡献的人是:抽水马桶发明者,解决了人粪尿处理的问题;压力泵发明者,解决了自来水的问题;还有一类人,就是最先使用塑胶布做房屋地基防潮材料建筑业者。巴纳德认为,这三类人对人类健康的贡献比所有外科医生加起来都要多。其实,这些工匠背后的医学理论就是——卫生。
100多年前,一个国家或地区要改善公众健康,最好能做的就是改善人们的环境卫生,预防传染病。从此,卫生和公众健康走到了一家,形成了今天公共卫生的内核。作为医学活动曾经的主角,公共卫生为人类征服传染病立下了汗马功劳。
那么,它在现代医学中境况如何呢?
2
“巨人”变“矮子”
现代医学的崛起,其核心是临床治疗的昌盛,这得益于人类认识和征服传染病的第二条线路——微观认识和个体治疗的进步。
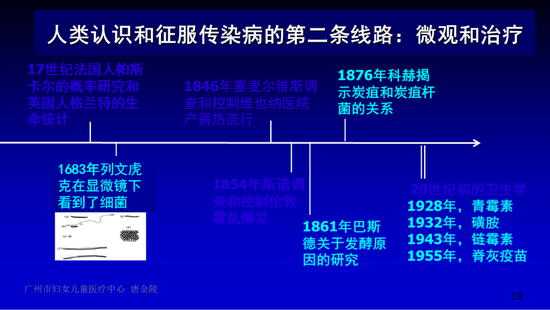
医学在微观层面认识的深入,首先得益于早前出现的显微镜(17世纪末),发现存在肉眼看不到的微小的东西。1861年巴斯德发现发酵是外源性的微小生物引起的;1876年德国人科赫首次证明“细菌和疾病的关系”——炭疽杆菌就是炭疽病的病因。
其次,还有医学仪器的发展。最早的医学仪器算是温度计了,比如量一下体温,一看发烧了,就可以赶紧去看医生。现在的仪器很庞大,不能背着仪器到病人家里,我们就把病人带到了医院,从此医院就成了医疗实践活动的中心。然而伴随着医院崛起的,是公共卫生的衰落。
现代医学的体系可谓“三足鼎立”:基础医学,研究生物医学原理,为未来铺路;临床医学,主要是诊断和治疗;公共卫生,注重预防和人群科研。然而在今天,公共卫生这一“足”太短了,致使医学这个“鼎”站立不稳,在这次疫情中暴露得非常明显。
现代医学是以科技武装的以西医为主导的医学体系,基础医学是研究的主力,临床是实践的主角。公共卫生有什么用?如果不是这场新冠肺炎疫情,人们可能根本不知道公共卫生的存在,更不用说它是干什么的。不到100年的时间,公共卫生从昌盛到衰微,从“巨人”变成了“矮子”。
科技使人类进入了物质文明最傲骄的时代。科技的巨大成功使其思维方式渗透到了我们的文化血液里,使我们更相信新奇的东西,轻视古老的常识性的东西。我们往往认为,“新奇的”就是最好的、最有用的,而传统的可能是迷信的、无用的。卫生是100多年前最先进的科技,用在控制今天的新冠肺炎一点都没有过时,可是很多人一开始很难会相信它。
“分割”是科技另一个重要特征。我们各专业的人员多是专才,不是通才,很难把握全局,很难为整体决策拍板。另外,知识和科技作为巨大的生产力,也可以成为巨大的赚钱工具,利益经常会扭曲真理,经常使得我们对信息真假难辨,进一步增加了复杂情况下决策的困难。
这是当下、也是新冠肺炎疫情的发生的大背景。
3
疫情中再立新功
科技主导的现代文化决定了我们控制这场疫情的总体思路。世界卫生组织助理总干事布鲁斯·艾尔沃德 (Bruce Aylward)在疫情之初的担忧表达了多数人的想法:“在应对这场瘟疫的准备和计划中,我犯了和很多人同样的错误,带着很多人同样的偏见,认为没有疫苗,没有特效药,我们怎么能控制住这场世纪瘟疫?”

2020年3月12日,合肥,核酸检测人员在检视咽拭子核酸采样管。
由此控制疫情的思路是显而易见的:这是一个传染病,我们应尽快地分离出病原体,研制出诊断试剂,进而快速研发出疫苗和药物,希望以此最终能控制住疫情。我们的基础研究不负众望,在还没说清楚是否人传人之前,就已经分离出了病毒并研制出了病毒核酸诊断试剂。
然而,控制这场疫情真正依靠的是像隔离、洗手、消毒、戴口罩等这些常识性的卫生措施,而不是最新科技。新科技也很重要,但只是辅佐,不是主药。时至今天,我们寄予厚望的疫苗和特效药还在路上。
下一次疫情还将是如此,控制一个不明原因的传染病疫情不能坐等疫苗和药物的研发。科学必然不断进步,但传统智慧未必过时,这是这次疫情给我们上的重要一课。而且,科学和事实之外还有更重要的东西,那就是价值。面对同样的疾病、同样的科技、同样的证据,世界各国采取的策略大相径庭,说明影响抉择的不完全是科技,还有科技之外的重要考量,那就是决策者对公众健康和生命价值的考量。
就像农业的问题不可能用医学来解决,同理,既然新冠肺炎疫情是一场重大公共卫生灾难,那么战胜它的就必然是一次公共卫生的巨大胜利。为了人民的健康和生命,通过社会动员和组织,采取以隔离为主的卫生措施,我们成功地控制住了疫情。这一切都是对公共卫生使命、理论和方法最好的注解,对公共卫生实践的一次最好的演示。
4
大疫之后,医学全局观思考
在新冠肺炎疫情开始的时候,大家看不到公共卫生凸显的身影,听不到公共卫生清晰的声音,说明整个公共卫生都是短板,不只是它的一个部分。而公共卫生整体的薄弱,本质上就是整个医学体系的短板。
2020年初新冠肺炎疫情暴发后,病毒学家、临床学家、流行病学家都快速进入疫情现场,代表着医学中基础、临床和公卫“三大家族”。他们做调查、摸情况、找原因,然后跟决策者汇报。然而,他们各自看到的是同一问题的不同侧面,可能都是对的,那么决策者应该听谁的?会听谁的?又如何决断?这是个难题,是我们对疫情反思不足的地方,是我们亟待汲取教训的地方。

2020年5月23日,工作人员在吉林省舒兰市一处居民小区进行环境消毒。
反思疫情时,我们很容易只盯着疾病防控体系,甚至只盯着卫生应急或传染病应急。那么,我们就大大低估了公共卫生的重要性。
到底什么是公共卫生呢?现代公共卫生有两个内涵:一是公众健康,即关注所有人的健康,尤其是穷人,这是公共卫生的初衷;二是卫生,卫生是我们应对传染病过程中形成的一整套理论和方法。公共卫生还有两个特性:一个是群体性,即从群体的角度看待医学问题,用社会的方法解决医学问题。譬如,供水系统、垃圾处理系统、大气污染控制、医疗体系、医疗政策、医疗保险制度,等等,它们不是针对哪几个人,而是要惠及所有人。另一个,公共卫生具有利他性、公益性,它往往由政府和社会主导,需要多领域合作。
可以说,今天的公共卫生就是一门“从群体的视角出发研究和认识健康、疾病及医疗卫生服务相关问题、以提高公众健康为最终目的、采取群体或社会手段解决和处理这些问题的科学”。
群体观就是系统观、整体观、全局观,就是要看到树木更要看到森林。试想这次疫情,如果我们仅仅依靠对个体病人的治疗,不知道传染源在哪里,不知道疫情的重点地区和重点人群在哪里,没有像“武汉封城”和全国动员这种社会措施,没有统一的指挥和社会各部门的紧密配合,没有在人群中关于传染源、传播途径、传染力度、潜伏期、发病率、病死率等科学研究,不知道疫情的发展阶段和趋势等信息,我们就不可能快速有效地控制住疫情。
和任何其他领域一样,在传染病疫情之外,医学也存在大量群体层面的问题。比如,我们目前面临的主要疾病和健康危险因素是多少?需要多少医院和医护人员?如何合理配置各个科室医务人员比例?医院和社区门诊在地域上应如何布局?如何解决医疗卫生中的不公平问题?甚至什么是疾病?谁应该给予治疗?哪些治疗是经济合算的?等等。
没有整体的观念,没有群体的视角,没有群体的方略,我们将无法处理好群体层面的问题。因此,我们可以高声地说,我们的卫生部长、卫生局长、医院院长、医疗保险管理者、医学指南制定者,也包括我们的医学大家,都应该是公共卫生方面的大家,因为他们关心和管理的是一个地区或一个人群的医学和健康问题,其本质就是公共卫生问题。
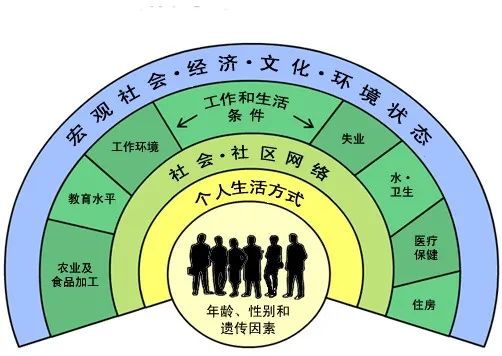
健康的社会决定因素。
以上我们仅是在医学领域讨论什么是公共卫生,这样的公共卫生还是太小了。上图展示的是1991年国际上提出来的“健康社会决定因素”。我们睁眼能看到的所有东西几乎都与健康有关。当谈论健康问题时只是围绕医疗卫生打转,对一个健康社会来说还远远不够。
5
公共卫生的悖论
既然公共卫生很重要,为什么很难在社会上看到公共卫生显赫的身影?
这是因为我们已经对它视而不见。其实,供水、排污、环保、垃圾处理、食品药品监管、卫生检疫、疫苗接种、医保、卫生法、红十字、爱国卫生运动,等等,都是为了保护人的健康和生命而构建的社会机制和体系。当一件事情太重要时,社会就会组织专门资源和机构来应对,因此它们就慢慢脱离了医疗卫生体系。
由此可见,公共卫生绝不仅限于医学,不单是医学和健康的问题,不能全部由医者包办。它涉及经济、文化、伦理、法律、科技等很多方面,需要全社会的参与和支持。
但是公共卫生也有几个悖论,制约着它的发展,限制着它的作用的发挥。
第一,公共卫生做得越好,功劳就越小。把所有疾病都预防了,就什么功劳都看不见了。孙子说“为大将者无赫赫之功”,可是我们今天并不太奖励为大将者。
第二,公共卫生做得越好,未来的医疗花费就越高。因为人总是要死的,寿命越高所患的疾病就越多,未来所需要的医疗费用就越高。
第三,公共卫生做得越好,与临床就越对立。把疾病都预防了,临床赚不到钱,就不会喜欢公卫。
第四,公共卫生实践范围大,理论建制小。刚才大家看到的那些领域,都是保护健康的社会建制,都与公共卫生有关,但真正关心并守护公共卫生理论的人没几个,主要集中在公共卫生学院和疾病预防与控制中心,“就那几个人,就那几条枪”。
6
对临床医学的启示
公共卫生走的是群体线路,似乎与关心个体病人的临床没有关系。但是,任何事业,如果没有整体观,势必是“盲人摸象”、顾此失彼,临床医学也不例外。
现在病人越看越多,很大程度上与医学缺乏整体观有关。
以高血压为例(下图),在黄色竖线之前,随着血压的升高(横轴)未来心血管病风险(纵轴)是一条平线,并不抬高,把这些人叫做高血压病人似乎没有道理。过了黄线之后,随着血压升高心血管病风险也逐步上升,把这些人叫做高血压才是有意义的。因为血压增加他们的心血管病风险,采取措施把血压降下来可能会降低心血管病的风险。这就是高血压成为一个疾病背后的原理。
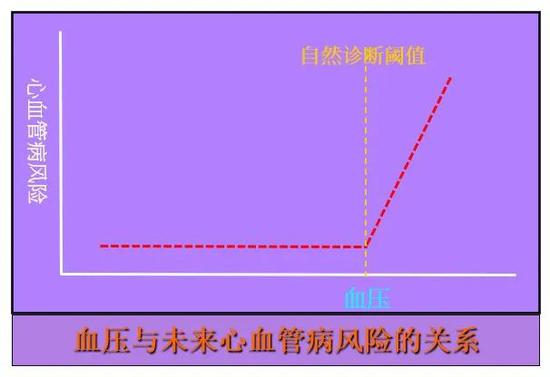
血压与未来心血管疾病的关系。
然而,经过几十年的人群研究,几十万人的随访,最后发现我们想找的那个高血压与心血管病风险关系的自然、客观的拐点并不存在。既然这个节点不存在,那么应该用什么血压值作为切点来定义高血压呢?
历史上高血压的诊断切点已经下移了四五次了,每次都会人为地增加一大批高血压病人。好多人说,标准改变之前我的血压正常,改切点后一夜之间就成了高血压。我们的一项研究显示,2000年前后国际“三高”(高血压、高血脂、高血糖)症诊断切点改了之后,我国“三高”病人数增加了一倍,仅新增就高达3.59亿人,如果都用药物治疗,总费用可高达2700亿元,占2010年我国政府卫生总投入的56%。
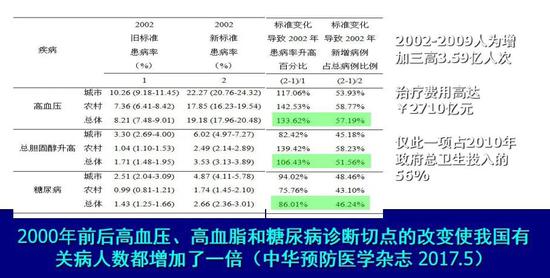
“三高”标准改变后中国病人的情况
其实,癌症也是这样。癌症不是上来就是一个大肿块,癌症开始于细胞的基因突变,然后可能发展到几个癌细胞,进展到原位癌,还可能进一步长大,最后引起转移和死亡。也就是说,人群中带有早期微小癌症的人很多,但不是所有微小癌症都会发展成大肿块,因此带有很大癌肿的人很少。而且,和高血压一样,死于某癌症的风险一般与癌肿大小成正比,大部分癌症病人不会死于这个癌症。
那么,多大的癌肿算癌症呢?与高血压不同的是,我们很少讨论癌症的诊断切点,多大才算癌症仪器说了算。我们的仪器越来越敏感,找到的癌症越来越小,所以发现的癌症病人就越来越多。
大量事实证明,疾病不是黑白分明的客观事实,而是生物医学基础之上的人为规定。切点越低,病人越多;反之亦然。如果医学没有整体观,就看不清这一点,就会盲目地行动;如果没有生物医学以外的考量,我们甚至不能合理地定义什么叫疾病。一个小小诊断切点的改变,对一个国家或地区的医疗卫生体系和费用的影响如此之大,医学不能只看树木不见森林。
7
未来,在我们每个人手中
公共卫生绝非只是传染病疫情,也绝非只是卫生应急,公共卫生就是医学的全局观。
它从哪里来?如何保障和提高公众健康是公共卫生的初衷和使命,有很大的利他性。卫生是人类控制传染病的智慧结晶,在提高公众健康方面曾立过汗马功劳。
它应该到哪里去?现代医学的构建存在太多整体和宏观层面的问题,限制着世界各国医疗卫生服务的质量、效率和公平性。这些问题本质上不是简单的医学问题,不能只交给医生来解决,解决这些问题需要社会、政治、法律、经济、伦理等很多层面的考量,需要社会各界的支持和参与。
需要再强调的是,在群体和社会层面认识和解决重大医学和医疗卫生服务问题方面的不足,才是我国公共卫生的系统性短板。不补齐这个短板,我们的医学就不可能健康地发展和进步。
面对疫情大考,我们对公共卫生的反思还欠缺了什么?
当重大危机来临时,我们希望能尽早预警。但是,预警未必都能生效,因为可能人们听不见,也可能听不懂。回到产科医生塞麦尔维斯的例子,他认为医生的手将“死亡因子”传染给了产妇,与当时医学主流认为的“瘴气说”相悖,于是遭到了医学主流的打压和排挤,很快丢了工作,最后进了精神病院。约翰·斯诺认为霍乱是通过水传播的,在当时也是不被医学主流认可的。并且,他们都名不见经传,人们也许根本听不到他们的声音,或者不能判断他们所说的是对是错,从而无法相信他们。所以,当重大传染病疫情来临时,如何能尽早预警,是公共卫生应急的关键环节,是值得我们深刻反思的地方,虽然我们这次应对新冠肺炎疫情的速度已经远远快于其他国家。
还应该值得注意的是,事实本身不等于决策,有了事实不等于就有了合理的决策。科学家提供的是证据不是决策,而决策是一个政治行为,尤其是涉及多个社会领域的决策时,决策者还必须知道各种行动选择在健康和医学之外的利弊平衡,还必须兼顾可用的资源和平衡社会不同群体的价值取向。这就是为什么世界各国面对同一个病毒、同一个疫情、同样的事实,采取的行动却大相径庭。
这次疫情,又让我们对科学文化有什么样的反思?
第一,科学太强调新奇。这次疫情告诉我们,100多年前的“高科技”,今天在控制传染病问题上还是最牛的、最有用的。新的科技有没有用?有。但到目前为止,新科技起到的是辅助的次要的作用,主要策略还是靠把人隔离起来这个古老的医学智慧。
第二,学科之间太分割。我们每一个专家都很牛,但是都在说自己领域的事情,却很难看清整体与全部。我们需要专才,但我们也需要弥合裂痕,需要能高瞻远瞩的通才。而且在资本驱动下的商业社会里,真理和利益有千丝万缕的关系,致使我们听到的多是扭曲了的真理。我是搞流行病的,可以看成是这次新冠流行“大戏”的专业看家,更容易看到哪些信息靠谱那些不靠谱。遗憾的是,真正靠谱的信息大家未必相信。
第三,科学不等于信念,它是一个工具。在我们的文化里,器不等于道,工具不等于价值;我们知道事实,不等于能做好决策;我们寻求真理,但真理不等于梦想。在重大问题上,我们必须摆正科学和信念之间的关系。
恩格斯说,没有哪一次巨大的历史灾难不是以巨大的历史进步为补偿的。历史经验告诉我们,一个国家的医疗体系变革不是基于科学和效率的考量,而是一个伟大理念的构建。
1848年英国公共卫生革命的理念是关注贫困群体的健康,背后的旗手是律师查德威克。1948年英国建立国民医疗卫生体系,理念是为全民提供免费的医疗卫生服务,背后的重要推手是时任伦敦政治经济学院院长、经济学家贝弗里奇。
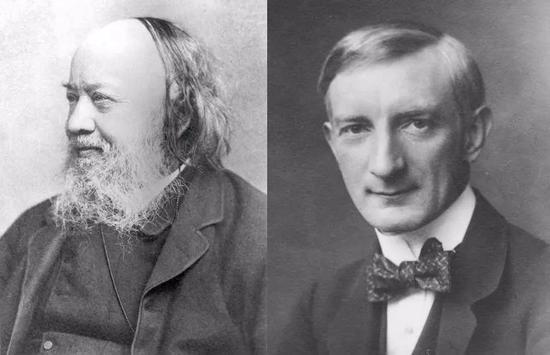
左:Edwin Chadwick爵士,律师 右:William Beveridge勋爵,经济学家。
我在《中国公共卫生理论与实践》里“公共卫生的起源与发展”一文的结尾曾满怀期盼地写道:“在公共卫生历史的历史转折点上,站着律师、社会学家、经济学家、哲学家、教育学家、统计学家和医生,他们赋予了公共卫生广阔的视野和巨大的活力,并用自己的意志和努力改变了公共卫生的发展轨迹。” 今天,看到这么多人开始关注公共卫生,真是由衷地高兴。
中国未来的公共卫生就在我们每一个人手中。




